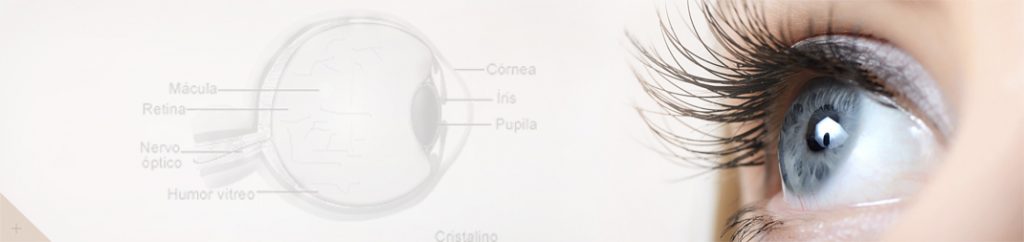
Córnea
Doenças Infecciosas
A presença de dor ocular acompanhada de hiperemia necessita um exame oftalmológico para diagnóstico e tratamento rápido.
A herpes ocular mais frequente é o “Herpes Simplex tipo 1 HSV 1” comum na população em geral, porém, o mesmo não causa infecções oculares com frequência.
A primo → infecção herpética pode passar despercebida na infância, associando febre, adenopatias pré-auriculares, conjuntivite folicular e até ceratite epitelial.
A ceratite herpética se apresenta sob diversas formas:
- Ceratite superficial
- Ceratite estelar
- Ceratite dendrítica, forma típica
- Ceratite geográfica
As ceratites herpéticas recidivantes são associadas às alterações do estado geral. Os raios ultravioletas do sol e a febre são fatores predisponentes. Até 45 % dos pacientes apresentam recaída nos dois anos seguintes à primo-infecção.
As ceratites estromais são disciformes, localizadas profundamente no estroma, evoluindo em cicatrizes corneanas possivelmente vascularizadas, ou podem ser intersticiais, com múltiplas opacidades estromais e com uveíte anterior, responsáveis por afinamento corneano importante, que podem levar à perfuração corneana.
Tratamento
Os Antivirais são de grande eficácia e bem tolerados. Existem várias opções no mercado. O tratamento é eficaz com possibilidade de levar a uma cicatriz corneana localizada.
Prevenção das Recidivas
Após três recidivas por ano da ceratite epitelial;
Após duas recidivas por ano da ceratite estromal ou da cerato-uveite;
A síndrome do olho seco é uma anomalia de superfície ocular cada vez mais frequente.
A doença crônica e multifatorial geralmente é atribuída a insuficiência ou instabilidade do filme lacrimal, resultado de mecanismos inflamatórios, mecânicos, tóxicos ou/e iatrogênicos.
Os sintomas observados dependem da implicação tanto da superfície córneo-conjuntival como das pálpebras e do filme lacrimal. Este último, é resultado da mistura de três fases, lipídica, mucosa e aquosa.
Diversas circunstâncias podem alterar a composição do filme lacrimal. O alívio dos sintomas é baseado na compreensão do mecanismo fisiopatológico da origem da afecção. Pode-se perceber em graus diferentes, sensações de irritação, areia, hiperemia, lacrimejamento ou prurido. Nas formas avançadas, até visão turva com ceratites ou úlceras de córnea.
Fatores de risco
Doenças auto-imunes, trabalho no computador, blefarites, uso de remédios antidepressivos, antihistamínicos, rosácea, menopausa, baixa umidade do ar, etc.
A exploração do olho seco inicia-se pela anamnese à procura de fatores de risco, seguida pela identificação do tipo de olho seco através de diversos testes disponíveis ( Break up time, Teste de Schirmer, Teste da Rosa Bengala, etc.) Em certos casos, a síndrome do olho seco pode ser relacionada a doenças autoimunes como a Síndrome de Sjogren ou Síndrome de Stevens- Johnson.
Várias opções terapêuticas estão disponíveis, desde os substitutos lacrimais sem conservantes até os imunomoduladores tópicos, soro autólogo e anti inflamatórios orais.
Patologia degenerativa caracterizada pelo afinamento progressivo e aumento da curvatura da córnea, resultando em um astigmatismo com baixa da acuidade visual. A doença ocorre por combinação das suas características genéticas (apesar de nenhum gene ter sido detectado ainda) e de fatores ambientais. Parece confirmada a ligação entre a utopia e ceratocone. O Ceratocone inicia-se na adolescência, geralmente bilateral, pode evoluir rapidamente ou levar anos para se desenvolver.
O Diagnóstico
Pacientes com Ceratocone têm geralmente modificações nas prescrições dos seus óculos em curtos períodos de tempo, e os óculos já não fornecem uma correção visual satisfatória, se queixam de visão borrada e distorcida, halos em torno das luzes e fotofobia. Porém, a maior parte dos ceratocones são infra clínicos e somente descobertos na ocasião de exames de rotina.
O exame de biomicroscopia pode detectar sinais da patologia e a confirmação se faz pela análise topográfica da superfície corneana.
Existe uma forma de ceratocone chamada de “forma frustra” inicialmente descrita por Amsler em 1937, que é uma forma leve que ocorre a qualquer momento da vida. A condição se manifesta com uma zona central ou paracentral de astigmatismo irregular de etiologia desconhecida. O mais surpreendente do ceratocone frustro é a sua falta de progressão, permanecendo estável por toda a vida do paciente.
Casos leves
Nesse grupo se encontram a maior parte dos casos de Ceratocone. É possível o uso confortável de lentes de contato e/ou obtenção de boa visão com óculos. Topografias corneanas em série mostram relativa estabilidade da região abaulada da córnea.
Casos moderados
Os diferentes modelos de lentes de contato são pouco tolerados e os óculos passam a não fornecer boa visão. Pode se fazer necessário o tratamento cirúrgico. Atualmente, as opções disponíveis são Crosslink e implante de anel intra-corneano.
Casos avançados
Nesse estágio, a córnea se torna excessivamente cônica ou apresenta redução de sua transparência. Assim, o transplante de córnea passa a ser a única opção de tratamento.
1. Crosslinking: Fortalecimento da Córnea
O que é?
O Crosslinking é um tratamento indicado para ceratocone em estágio inicial e tem como objetivo fortalecer a estrutura da córnea, impedindo sua deformação progressiva.
Como funciona?
O procedimento consiste na aplicação de riboflavina (vitamina B2) sobre a córnea, seguida por exposição à luz ultravioleta (UV). Essa combinação estimula a formação de novas ligações entre as fibras da córnea, tornando-a mais resistente e estabilizando a doença.
Benefícios:
Evita a progressão do ceratocone;
Procedimento minimamente invasivo;
Recuperação rápida e segura.
2. Implante de Anel Intraestromal: Correção da Curvatura
O que é?
O anel intraestromal (também chamado de anel de Ferrara) é indicado para pacientes com ceratocone em estágio moderado, quando a córnea já está deformada, mas ainda não há necessidade de transplante.
Como funciona?
São pequenos anéis semicirculares implantados dentro da córnea para remodelar sua curvatura, melhorando a qualidade da visão. Esse procedimento reduz irregularidades, permitindo uma visão mais nítida.
Benefícios:
Melhora a curvatura da córnea, reduzindo a distorção da visão;
Pode diminuir a necessidade de óculos ou lentes de contato rígidas;
Procedimento reversível e minimamente invasivo.
3. Transplante de Córnea: Substituição do Tecido Danificado
O que é?
O transplante de córnea é indicado para casos mais avançados, quando há perda significativa da transparência ou da resistência corneana, como em ceratocone severo, distrofias corneanas ou cicatrizes graves.
Tipos de transplante:
Lamelar – Apenas parte da córnea do paciente é substituída, preservando o tecido saudável;
Penetrante – Toda a córnea danificada é substituída por uma nova, vinda de um doador.
Benefícios:
✔️ Recuperação da transparência da córnea e melhora da visão;
✔️ Procedimento definitivo para casos graves;
✔️ Elevado índice de sucesso quando bem acompanhado.
Cada caso exige uma avaliação especializada! Se você tem sintomas como visão embaçada, dificuldade para enxergar ou diagnóstico de ceratocone, procure um oftalmologista.