Anexos Oculares

Os anexos oculares são representados pelos elementos anatômicos situados próximos ao globo ocular.
A órbita é a estrutura óssea que abriga o globo ocular e os anexos, as pálpebras protegem o globo ocular, as vias lacrimais são responsáveis pela umidificação do globo ocular e evacuação das lágrimas.
Esses elementos anatômicos podem ser acometidos por lesões diversas, que podem ser benignas ou malignas.
A Blefarite é a inflamação das pálpebras, a doença se vê em qualquer idade e tem geralmente caráter crônico, suas formas mais frequentes são a blefarite seborréica e a blefarite estafilocócica, que podem ser de localização anterior incluindo pele e folículos ciliares ou posterior acometendo as glândulas de Meibomius, ou também ântero-posterior.
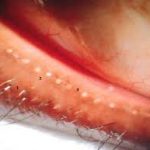
A forma aguda, quando localizada, induz a formação de terçol ou calázio e a forma generalizada acomete toda a pálpebra. A forma crônica é caracterizada pela flutuação dos sintomas e a duração no tempo.
As blefarites crônicas são as que predispõem a formação de calázios e hordéolos de repetição.
O calázio é uma inflamação estéril das glândulas sebáceas que formam nódulo endurecido, contrariamente ao terçol (hordéolo), lesão infecciosa que parece uma espinha inchada na base dos cílios com pústula pequena.
- A blefarite anterior
1-Seborréica
Há disfunção das glândulas sebáceas anexas aos folículos ciliares, com frequente colonização e infecção secundária por Microsporum com vermelhidão da pálpebra e presença de secreção sebosa. Associação variável com caspa do couro cabeludo.
2-Estafilocócica
Há colonização das glândulas anexas aos folículos ciliares, Zeiss e Meibomius por estafilococus aureus(meibomite).
Os sintomas são de prurido, ardor, lacrimejamento e fotofobia e associam-se a hordéolos (Terçol) de repetição.
3- Mista
4- Outras formas
de blefarite infecciosas, virais ou parasitárias (Demodex, Phtiriase palpebrum)
A Blefarite Posterior
A forma principal é representada pela disfunção das glândulas meibomianas localizadas nas placas tarsais, com consequência a instabilidade do filme lacrimal e sintomas de olho seco evaporativo. O processo de obstrução é influenciado por fatores endógenos como idade, sexo, distúrbios hormonais, bem como por fatores exógenos como medicamentos tópicos.
Fatores de risco: Cândida Albicans, Dermatite Seborréica, Dermatite atópica, Rosácea, Diabetes.
Tratamento
- Primeira intenção
– “Warming” com gazes ou máscara aquecida por 5 a 10 minutos, por um período de uma a várias semanas em caso de terçol ou calázio.
– Higiene das pálpebras e das margens ciliares com sabão neutro.
– Massagem das pálpebras com movimentos laterais após o warming, nas blefarites crônicas posteriores, diariamente.
– Nas formas com sintomas de olho seco, utiliza-se um colírio lubrificante sem conservantes.
Caso seja usuário de lentes de contato, é aconselhável limitar o seu uso até o desaparecimento de todos os sintomas. Se a Blefarite crônica for recorrente, a indicação de uso das lentes deve ser cuidadosamente reavaliada.
Antibióticos tópicos serão adotados nos casos de não resposta às medidas de higiene + scraping + warming
Este tratamento deve ser feito sistematicamente antes de dormir, e deverá ser realizado durante várias semanas, dependendo da gravidade da blefarite. É importante manter a boa higiene dos cílios ou das margens palpebrais, tornando-se uma rotina a limpeza cuidadosa e diária da região, assim como o controle regular com seu médico.
Nunca realize automedicação, nem use colírios sem prescrição médica
- Segunda intenção
Aqui, temos resposta insuficiente às medidas de higiene simples.
Propomos pomada de antibióticos + colírio por um período de 4 semanas em média e expressão das glândulas.
Podemos encaminhar para tratar a doença dermatológica associada a blefarite crônica ( Rosácea ou dermatite seborreica)
- Terceira intenção
Realizamos o quadro clínico na ausência de resposta ao tratamento anterior.
Acrescentamos colírio de corticóide a 0,12 a 1% em associação ao antibiótico por 1 a 2 semanas.
Finalmente, consideramos a prescrição de antibióticos por via oral nas blefarites crônicas posteriores por um período de 2 a 3 meses no intuito de evitar a fibrose das glândulas.
Doença autoimune da órbita, a Oftalmopatia de Graves OG é geralmente acompanhada de disfunção da glândula tireóide é responsável por proptose ou exoftalmia, episódios inflamatórios mais ou menos regressivos, visão dupla, retração palpebral, etc.
Somente uma minoria de casos desenvolve a forma severa da doença ocular necessitando tratamento local. O tratamento clínico é baseado no uso da corticoterapia sistêmica.
A duração dos episódios inflamatórios da patologia varia de 18 meses a 3 anos. Algumas pessoas apresentam somente um episódio único, outros vão desenvolver episódios recorrentes durante cerca de cinco anos.
A cirurgia só será proposta na fase sequelar da doença, com objetivo de melhorar a proptose, tratar a eventual diplopia e a retração das pálpebras.
Distonia focal ou cervicofacial do adulto, caracterizada pelo aumento involuntário das contraturas dos músculos perioculares, com oclusão palpebral total ou parcial por vários segundos e até minutos, é como se fosse um processo de oclusão palpebral excessivo que faz que os músculos orbiculares se contraiam com maior frequência e com muita força.
O blefaroespasmo pode ser primário (distonia idiopática) ou secundário.
A forma mais frequente é representada pelo Blefaroespasmo essencial , uma doença bilateral que afeta os músculos orbiculares perioculares, mais comum na mulher entre cinquenta e setenta anos de idade. Nas fases iniciais da doença, os espasmos são acentuados em situações de stress, fadiga ou tensão emocional. O sono alivia os espasmos, algumas pessoas usam manobras como cantar, tossir, ou bocejar para controlar esses espasmos. Pessoas acometidas tem visão normal.
O blefaroespasmo pode também coincidir com a apraxia das pálpebras que se caracteriza pela dificuldade em abrir os olhos.
Causas iatrogênicas do blefaroespasmo são devido ao uso de remédios como neurolépticos, antiparkinsonianos, descongestionantes nasais ou anti anoréxicos.
O tratamento por injeções de toxina botulínica tem trazido alívio notável, reduzindo as contrações musculares e melhorando a qualidade de vida dos pacientes.
Nos casos em que a toxina botulínica falhar, e dependendo da indicação, uma cirurgia pode ser proposta.